むし歯
- 歯が痛い
- 冷たいものを食べると歯がしみる
- 詰め物がとれた
むし歯は初期の段階では自覚できる症状がほとんどなく、気付かないうちに進行します。一度進行すると自然には治らないので、できるだけ早いうちに治療を行うことが大切です。
当院では、むし歯の進行段階に合わせた治療を行います。
また、むし歯予防やメンテナンスにも力も入れて、むし歯のないお口づくりをサポートします。
できるだけ早くむし歯を発見できるように、気になることがなくても定期検診にお越しください。
根管治療
- 歯がズキズキ痛む
- 歯ぐきが腫れる、治まるをくり返す
- 歯が浮いた感じがする
むし歯が進行し、歯の内部にある神経まで達すると、激しい痛みを伴います。また、それを放置すると神経が死んでしまい、状況によっては抜歯をしなければならなくなる可能性も出てきます。早めに根管治療を行えば、歯を残せる可能性が広がります。
根管治療で、感染した神経を取り除いてから根管内部を洗浄・消毒し、無菌に近い状態にしてから密閉すれば、歯を維持することが可能です。
根管は非常に狭く複雑な形状をしているため、難易度の高い治療ですが、できるだけ歯を残せるように治療の精度を高めています。
歯周病
- 歯がグラグラする
- 歯ぐきから出血する
- 口臭が気になる
歯周病は歯を失う原因第1位であり、世界で最も多くの人が罹患している病気です。
気づかないうちに進行するケースが多く、重症化すると歯を支えている骨が溶かされて、歯が抜け落ちます。
また、歯周病菌が血管内に入り、全身の健康にも悪い影響を与える恐れがあるため、できるだけ早く治療を始めましょう。
初期の段階で発見されれば、原因となっている歯垢(プラーク)を除去して、症状の改善をめざします。
中度以上になると、歯周外科治療が必要です。必要に応じて、骨や歯ぐきを再生する治療を行います。
重症化した歯周病でも歯を守る「再生治療」
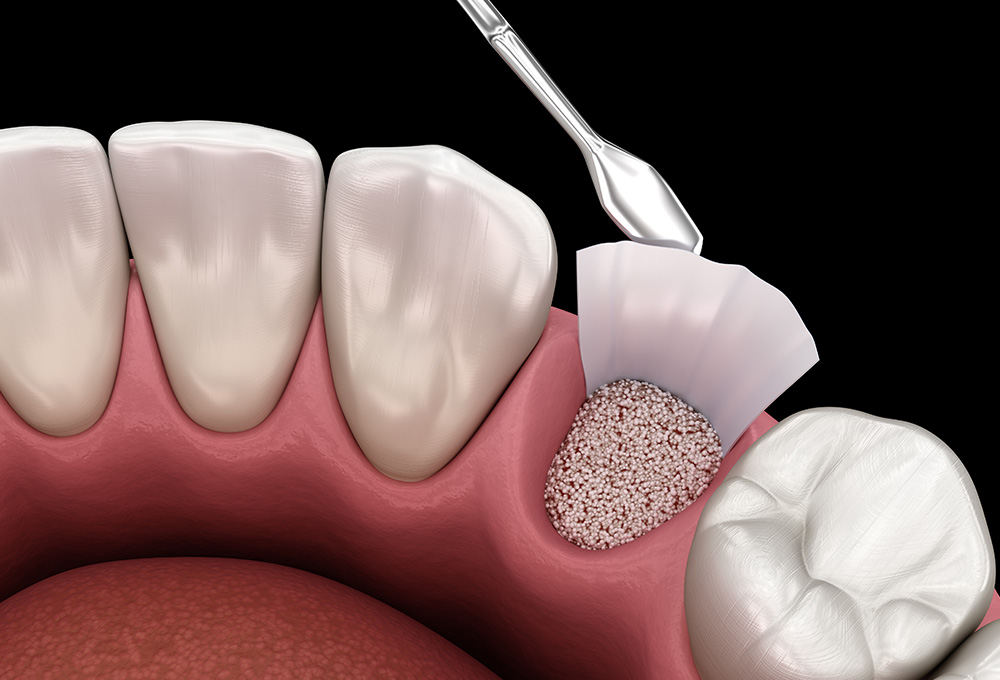
歯周病が重症化して、歯を支えている骨が溶けてしまうと、いくら汚れを除去したとしても、骨まで元に戻すことは困難です。
そこで、歯周組織を回復させるために、再生治療を行います。
再生治療にはいくつかの方法があり、お口の状態に合わせて適切なものをご提案します。
・エムドゲイン
歯が生えてくるときと同じ環境を作り、歯周組織の再生を促す方法です。
治療部位を開いて、プラークや歯石などを除去し、タンパク質の一種であるエムドゲイン・ゲルを歯根の表面に塗り、縫合することで、歯の周りの組織が活性化してゆっくりと再生します。
・GTR法
「組織誘導再生法」のことで、骨を再生したい部分を人工膜(メンブレン)で覆い、骨の自己再生を促す方法です。再生を阻害するものが入らないようにすることで、再生に必要な場所を確保して誘導します。
・骨造成
骨の量が少ない場合、骨補填材を欠損部に移植し、骨を造成する方法です。
当院では、重症化した歯周病でもできるだけ歯を残せるように「再生治療」をご提案します。まずはご相談ください。
入れ歯
- 入れ歯でもしっかり噛みたい
- 使用中の入れ歯が合わない
- 話しづらい
お口に合っている入れ歯を使っていますか。毎日使うものだからこそ、しっかりとお口に合うものを選びましょう。
当院では、患者さまのお悩みやご要望をおうかがいした上で 、保険診療から自由診療まで、適切な入れ歯をご提案します。
また、入れ歯は一度作ったら終わりではなく、お口の変化に合わせて調整しながら使うものです。今お使いの入れ歯の調整もおまかせください。
歯科口腔外科

- 親知らずを抜いてほしい
- 口を開けると顎が痛い
- 歯ぎしりを指摘された
歯や歯ぐきだけでなく、舌・顎・粘膜などお口に関わる症状全般を診断・治療します。
複雑に生えた親知らずの抜歯は歯科口腔外科にご相談ください。
また、歯ぎしり・食いしばり・顎関節症はそのままにしていると、全身の健康にも悪い影響をおよぼす恐れがあるため注意が必要です。
歯科口腔外科では、オーダーメイドのマウスピースで症状を緩和する治療を行います。
お口の違和感は自己判断せずにできるだけ早く受診しましょう。
小児歯科

- 子どものむし歯を治療したい
- 子どものむし歯を予防したい
- 学校でむし歯を指摘された
子どもの歯は柔らかいため、むし歯になりやすく、一度むし歯になるとあっという間に進行します。
そのため、できるだけむし歯にならないように予防することが大切です。
お子さまの目線に立ち、お一人お一人に寄り添った治療や予防ケアを行います。痛みのない予防ケアから始めれば、お子さまも積極的に取組んでいただけます。
また、院内にはキッズコーナー・託児ルームを設置しているので、ご兄弟の治療中に他のお子さまのお預かりが可能です。
予防・クリーニング
- むし歯や歯周病を予防したい
- できるだけ多く歯を残したい
- 歯の着色やザラザラが気になる
むし歯や歯周病は、適切なケアで予防できる病気です。
毎日の歯磨きだけではすべての汚れを落とすことは困難なため、定期的に歯科のクリーニングを受けて、お口を清潔に保ちましょう。
保険診療のクリーニングの他、自由診療で行う「PMTC」では、お口のプロである歯科医師または歯科衛生士が専門の薬剤と機器を使って歯の表面の歯垢(プラーク)を落としてから、ツルツルに磨き上げます。
歯に付いたヤニや色素を落とすこともできて、お口がスッキリして気持ちいいと感じていただけます。
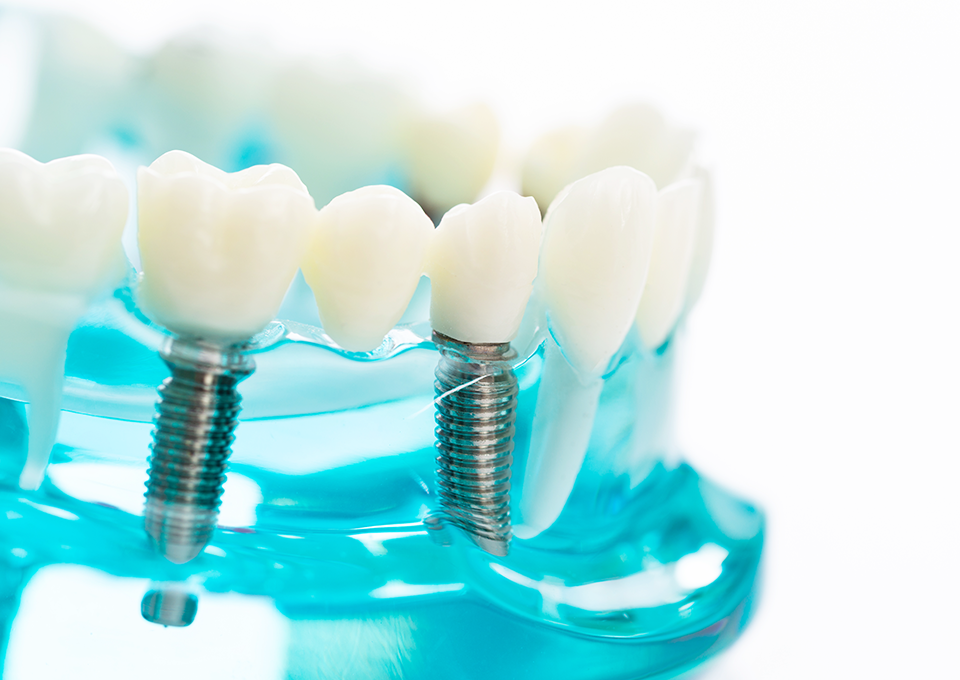
インプラント
- 天然の歯のように
しっかりと噛みたい - 入れ歯は入れたくない
- インプラントに関心がある
インプラントは、失った歯を補う治療法の一つです。
顎の骨に人工歯根を埋め込んでその上に人工の歯を再建します。しっかりと安定し、天然の歯と変わらない噛み心地や見た目が再現されます。
また、自立するので、周りの歯や歯ぐきに負担をかけません。
歯を失ってから長時間経っていたり、重度の歯周病にかかっていたりして骨が少なくなっている方は、インプラント治療を行えないことがあります。
その場合は、「骨造成」によって、インプラントの安定性を高めます。
また、義歯を使用するインプラントオーバーデンチャーも行っています。
矯正歯科・
小児矯正

- 歯並びが気になる
- 目立たない装置で治療したい
- すきっ歯を治したい
矯正治療の目的は、機能的で見た目も美しい健康なお口づくりです。
歯並びが整うと見た目を美しくするだけではなく、歯磨きがしやすくなり、むし歯や歯周病の予防効果が高まります。
しっかりと噛めるようになることで、全身の健康維持にもいい影響をもたらすのです。
矯正装置にはさまざまな種類があるので、ご自身のライフスタイルや治療に対する要望に合わせてお選びいただけます。
矯正治療は年齢に関係なく、どなたでも始めることが可能ですので、歯並びが気になる方はお気軽にご相談ください。
審美治療

- お口の中の銀歯を白くしたい
- 金属アレルギーが心配
- 歯ぐきが黒ずんでいる
当院の審美治療は、見た目の美しさはもちろんですが、お口の機能面や健康面のバランスも重視して行っています。
むし歯を保険の範囲内で治療するときに使用する銀歯は、お口の中で目立ってしまいます。また、長年使っているうちに劣化して、金属イオンが溶け出し、金属アレルギーを発症するリスクがあるため注意が必要です。
白いメタルフリー素材をご希望される場合、ご予算やご要望に合わせて適切なものをご提案します。
ホワイトニング

- 歯の黄ばみが気になる
- 歯を白くしたい
- 自身でゆっくりホワイトニングがしたい
白い歯を維持したいと思っても、加齢や食生活などさまざまな要因で歯は黄ばみます。
歯科のホワイトニングでは歯を削ることなく、専用の薬剤で黄ばみの原因となっている色素を分解して歯を白くします。
歯科医院でプロが施術を行う「オフィスホワイトニング」とご自宅でご自身の手で行う「ホームホワイトニング」の2種類のホワイトニングから、白くなるスピードや白さの持続期間などを検討して、お選びいただくことが可能です。
- ホワイトニングはお口の中の状態が安定していることが必要です。むし歯・歯周病などがある場合は、治療完了後に行います。
- 一時的に知覚過敏が起こることがあります。
マタニティ歯科診療

- 妊娠中の歯周病が気になる
- つわりで歯磨きができない
- 妊産婦歯科検診を受けたい
妊娠すると、ホルモンバランスだけでなく、食の好みがかわったり、つわりで歯磨きができなかったりと、お口の環境も変化し、むし歯や歯周病にかかるリスクが高まります。
特に、早産や低体重児出産を引き起こす可能性がある歯周病には注意が必要です。
また、お母さまがむし歯になっていると、お子さまもむし歯になる可能性が高くなるので、出産前からご家族の皆さまでむし歯予防に取組むことが大切です。
体調に合わせた治療・予防ケアを行いますので、安定期に入ったらマタニティ検診にお越しください。
妊産婦歯科検診の
実施医療機関です

横浜市に住民登録がある妊娠中の女性は、妊娠期間中に1回無料にて妊婦歯科健康診査を受診することができます。
まずはお電話でご予約ください。
無料送迎サービスも行っていますので、通院が難しい方はお気軽にご相談ください。ご自宅までお迎えにまいります。
受診の際は必ず産婦人科の診察券、母子手帳、妊産婦歯科健診受診券を忘れないようにお持ちください。
訪問歯科診療

- 通院が難しいけど歯の治療を
受けたい - 家族も一緒に話を聞いてほしい
- 家庭でのケアについて確認したい
病気や障がいなどさまざまな理由で通院が難しいときは、歯科医師または歯科衛生士がご自宅や施設を訪問して、診療を行います。入れ歯の調整もおまかせください。
お口の病気は全身の健康に大きく影響するため、どのような状態でも歯科治療を継続させて、お口の中を清潔に保つことが大切です。
ご自宅でのケアについて、ご家族や介護担当の方へのアドバイスも行っています。
歯科医院での治療をご希望される方は、無料送迎をご利用いただけます。
- 訪問歯科診療は当院から半径16km圏内の範囲を対象に行っております。
定期検診
- 定期検診のお知らせが届いた
- お口に気になることがある
- 自治体の検診を受けたい
むし歯や歯周病は初期の段階では自覚できる症状がほとんどなく、気付かないうちに進行します。
初期の段階で発見して治療を始めるためには、定期的にプロの目でチェックを受けることが大切です。
気になることがなくても、定期検診は欠かさずに受けましょう。
当院は、横浜市の歯科検診や妊産婦歯科検診も受けていただける歯科医院です。
検診をご希望の方は、まずはお電話でご予約ください。
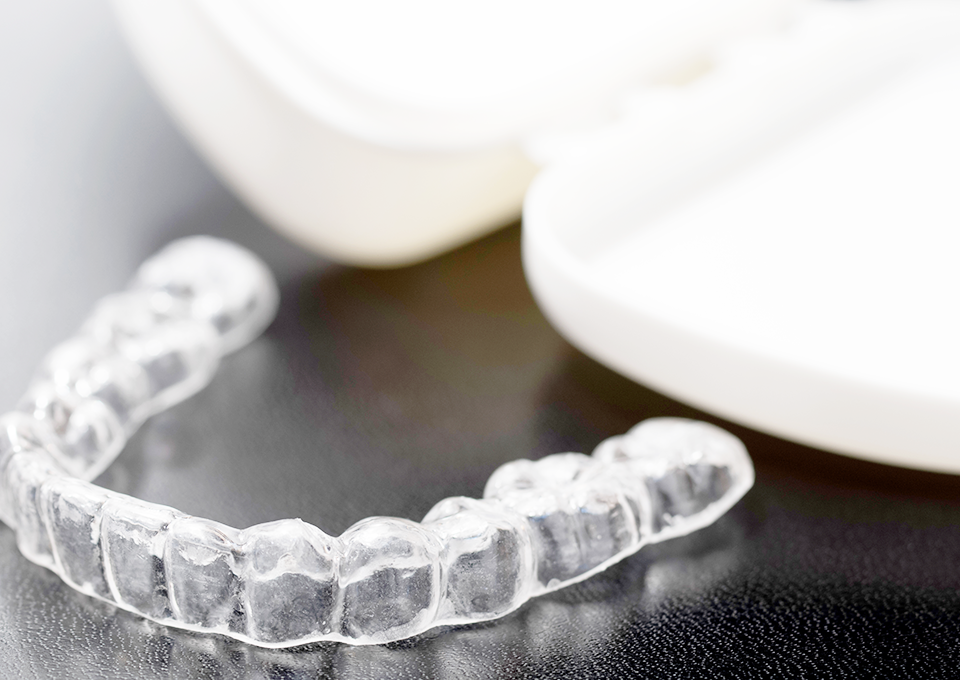
マウスピース製作
- お口に合うマウスピースを
作りたい - 家族からいびき・歯ぎしりを
指摘された - スポーツ時に装着する
マウスガードを作りたい
お口の型どりを行い、お口にぴったり合うマウスピースを製作します。
歯ぎしりや食いしばりの症状がある方は、歯や歯ぐきにかかる過度の負担をやわらげるために「ナイトガード」を装着することで症状が緩和されます。
また、「スポーツマウスガード」はスポーツ時の衝撃から歯を守るだけでなく、パフォーマンスの向上にも効果が期待できます。
口腔がん検診
- 口内炎がなかなか治らない
- ご家族にがんの既往歴がある
- 口の中に気になるしこりや
ただれがある
口腔がんは死亡率が高いだけではなく、予後に大きな影響を与えるため、早期発見・早期治療が大切です。
当院では早期発見のため、専用の機械を用いた検診を行っています。

| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 9:30~13:00 | ● | ● | ● | ● | ● | ★ | / | / |
| 15:00~20:00 | ● | ● | ● | ● | ● | / | / | / |




















